Navikulær malunion forekommer i cirka 5-15 % af alle akutte frakturer af navicularknoglen, hvor navicularnekrose forekommer i cirka 3 %. Risikofaktorer for navicular malunion omfatter misset eller forsinket diagnose, proksimal nærhed af frakturlinjen, forskydning større end 1 mm og fraktur med karpal ustabilitet. Hvis navicular osteokondral nonunion ikke behandles, er den ofte forbundet med traumatisk artritis, også kendt som navicular osteokondral nonunion med kollapsende slidgigt.
Knogletransplantation med eller uden en vaskulariseret klap kan anvendes til behandling af navicular osteokondral nonunion. For patienter med osteonekrose af den proximale pol af navicularbenet er resultaterne af knogletransplantation uden en vaskulær spids imidlertid utilfredsstillende, og knoglehelingsraten er kun 40%-67%. I modsætning hertil kan helingsraten for knogletransplantater med vaskulariserede lapper være så høj som 88%-91%. De vigtigste vaskulariserede knoglelapper i klinisk praksis omfatter 1,2-ICSRA-tippet distal radiusklap, knogletransplantat + vaskulært bundtimplantat, palmar radiusklap, fri iliacknogleklap med vaskulariseret spids og medial femoral kondylærknogleklap (MFC VBG) osv. Resultaterne af knogletransplantation med vaskulariseret spids er tilfredsstillende. Den frie MFC VBG har vist sig at være effektiv i behandlingen af naviculare frakturer med metakarpal kollaps, og MFC VBG bruger den artikulære gren af den nedadgående knæledsarterie som den primære trofiske gren. Sammenlignet med andre lapper yder MFC VBG tilstrækkelig strukturel støtte til at genoprette den normale form af navicularbenet, især ved navicularfrakturosteochondrose med bøjet rygdeformitet (Figur 1). Ved behandling af navicular osteokondral osteonekrose med progressiv karpalkollaps er det rapporteret, at den 1,2-ICSRA-tippede distale radiuslap kun har en knoglehelingsrate på 40 %, hvorimod MFC VBG har en knoglehelingsrate på 100 %.
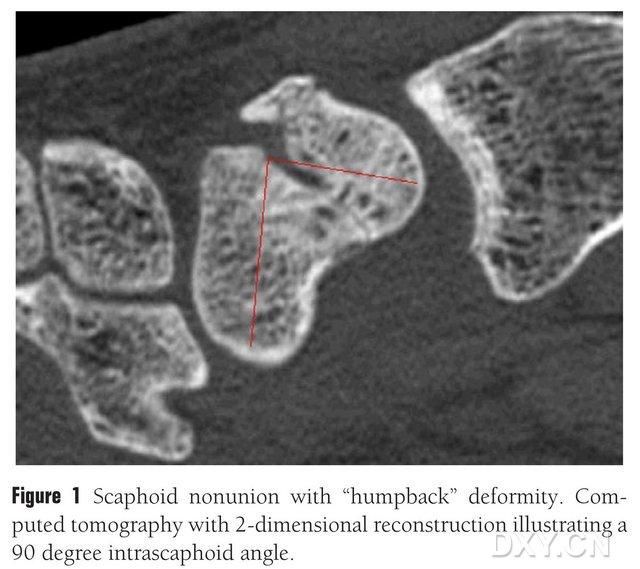
Figur 1. Fraktur af os naviculare med en "bøjet ryg"-deformitet. CT viser frakturblokken mellem os naviculare i en vinkel på cirka 90°.
Præoperativ forberedelse
Efter den fysiske undersøgelse af det berørte håndled skal der udføres billeddiagnostiske undersøgelser for at vurdere graden af håndledskollaps. Almindelige røntgenbilleder er nyttige til at bekræfte bruddets placering, graden af forskydning og tilstedeværelsen af resorption eller sklerose af den brækkede ende. Posteriore anteriorbilleder bruges til at vurdere håndledskollaps, dorsal ustabilitet i håndleddet (DISI) ved hjælp af et modificeret håndledshøjdeforhold (højde/bredde) på ≤1,52 eller en radial lunatusvinkel på mere end 15°. MR eller CT kan hjælpe med at diagnosticere fejlstilling af navicularbenet eller osteonekrose. Laterale røntgenbilleder eller skrå sagittal CT af navicularbenet med en navicularvinkel >45° tyder på forkortelse af navicularbenet, hvilket er kendt som "bowed back deformity". Lavt MR T1, T2-signal tyder på nekrose af navicularbenet, men MR har ingen åbenlys betydning for at bestemme helingen af bruddet.
Indikationer og kontraindikationer:
Navikulær osteokondral nonunion med bøjet rygdeformitet og DISI; MR viser iskæmisk nekrose af navicularbenet, intraoperativ løsning af tourniquet og observation af frakturen, hvor den brækkede ende af navicularbenet stadig er hvid sklerotisk knogle; mislykket initial kileknogletransplantation eller skrueintern fiksering kræver en stor VGB strukturel knogletransplantation (> 1 cm3). Præoperative eller intraoperative fund af slidgigt i det radiale karpalled; hvis der er opstået signifikant navicular malunion med kollapsende slidgigt, kan håndledsdenervation, navicular osteotomi, quadrangulær fusion, proximal karpal osteotomi, total karpal fusion osv. være påkrævet; navicular malunion, proximal nekrose, men med normal navicularbensmorfologi (f.eks. ikke-forskudt navicularfraktur med dårlig blodforsyning til den proximale pol); forkortelse af navicular malunion uden osteonekrose. (1,2-ICSRA kan bruges som erstatning for en distal radiusflap).
Anvendt anatomi
MFC VBG forsynes af en række små interosseøse trofoblastkar (gennemsnit 30, 20-50), hvor den mest rigelige blodforsyning er posteriort inferior for den mediale femorale kondyl (gennemsnit 6,4), efterfulgt af anteriort superior (gennemsnit 4,9) (fig. 2). Disse trofoblastkar blev hovedsageligt forsynet af arteria geniculata descendens (DGA) og/eller arteria geniculata mediale superior (SMGA), som er en gren af arteria femoralis superficialis, der også giver anledning til artikulære, muskulokutane og/eller saphenøse nervegrene. DGA udgik fra arteria femoralis superficialis proximalt for den mediale eminens af den mediale malleolus, eller i en afstand af 13,7 cm proximalt for den artikulære overflade (10,5-17,5 cm), og stabiliteten af forgreningen var 89% i kadaverprøverne (figur 3). DGA udgår fra den superficielle femoralarterie ved 13,7 cm (10,5 cm-17,5 cm) proximalt for den mediale malleolusfissur eller proximalt for den artikulære overflade, med en kadaverprøve, der viser 100 % forgreningsstabilitet og en diameter på ca. 0,78 mm. Derfor er enten DGA eller SMGA acceptabel, selvom førstnævnte er mere egnet til tibiae på grund af karrets længde og diameter.
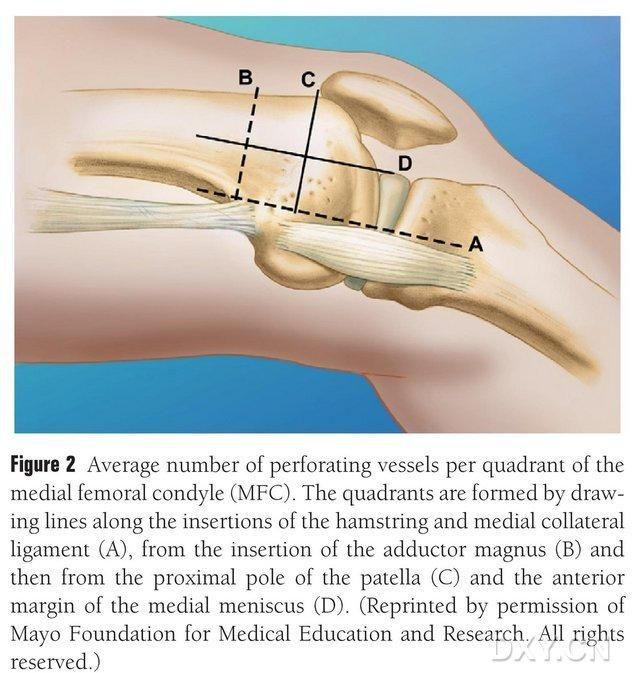
Fig. 2. Firekvadrantfordeling af MFC-trofoblastkar langs den vandrette linje mellem semitendinosus og det mediale kollaterale ligament A, linje af den større trochanter B, linje af den øvre pol af patella C, linje af den forreste menisk D.
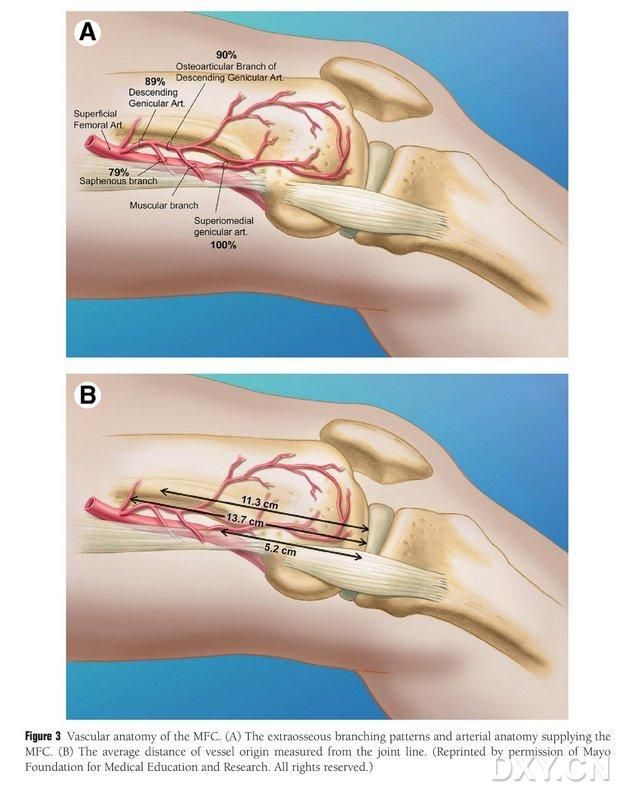
Figur 3. MFC vaskulær anatomi: (A) Ekstraossøse grene og MFC trofoblastisk vaskulær anatomi, (B) Afstand mellem vaskulære udspring og ledlinjen
Kirurgisk adgang
Patienten placeres under generel anæstesi i liggende stilling, med det berørte lem placeret på håndkirurgibordet. Generelt tages donorknogleflappen fra den ipsilaterale mediale femurkondyl, så patienten kan bevæge sig med krykker efter operationen. Det kontralaterale knæ kan også vælges, hvis der er en historie med tidligere traumer eller operation på samme side af knæet. Knæet bøjes, og hoften roteres udad, og der anlægges turniquetter på både øvre og nedre ekstremiteter. Den kirurgiske tilgang var den udvidede Russe-tilgang, hvor snittet startede 8 cm proksimalt for den transversale karpaltunnel og strakte sig distalt fra den radiale kant af radial flexor carpi radialis-senen, og derefter foldede ved den transversale karpaltunnel mod tommelfingerens base og sluttede ved trochanter større. Seneskeden på den radiale longissimus-senen indsnævres, og senen trækkes ulnart ud, og navicularbenet blotlægges ved skarp dissektion langs de radiale lunate og radiale navicularehovedligamenter med omhyggelig adskillelse af det perifere blødt væv i navicularbenet for at muliggøre yderligere blotlægning af navicularbenet (Figur 4). Bekræft arealet af manglende heling, kvaliteten af ledbrusken og graden af iskæmi i navicularbenet. Efter løsning af tourniqueten observeres den proximale pol af navicularbenet for punktformet blødning for at afgøre, om der er iskæmisk nekrose. Hvis navicularnekrosen ikke er forbundet med radial karpal eller interkarpal artritis, kan MFC VGB anvendes.
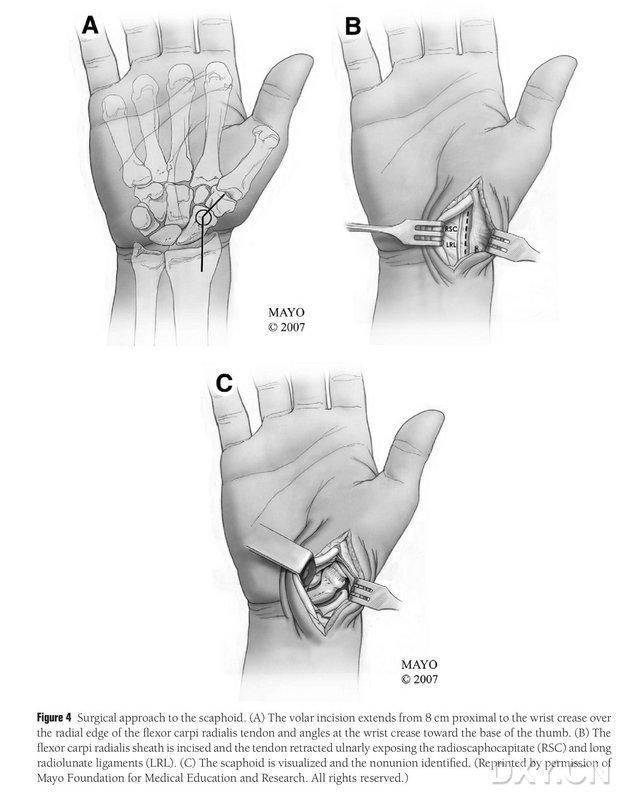
Figur 4. Navicular kirurgisk tilgang: (A) Incisionen starter 8 cm proksimalt for den transversale karpaltunnel og forlænger den radiale kant af radial flexor carpi radialis-senen til den distale del af incisionen, som er foldet mod tommelfingerens rod ved den transversale karpaltunnel. (B) Seneskeden på den radiale longissimus-senen inciseres, og senen trækkes ulnart, og navicularknoglen blotlægges ved skarp dissektion langs de radiale lunate og radiale naviculare hovedligamenter. (C) Identificer området for den naviculare ossøse diskontinuitet.
Et 15-20 cm langt snit laves proksimalt for knæleddets linje langs den bageste kant af den mediale lårbensmuskel, og musklen trækkes tilbage anteriort for at blotlægge MFC-blodforsyningen (fig. 5). MFC-blodforsyningen forsynes generelt af de artikulære grene af DGA og SMGA, normalt via den større ledgren af DGA og den tilsvarende ledsagende vene. Den vaskulære pedikel frigøres proksimalt, idet der sikres omhu med at beskytte periosteum og de trofoblastiske kar på knogleoverfladen.
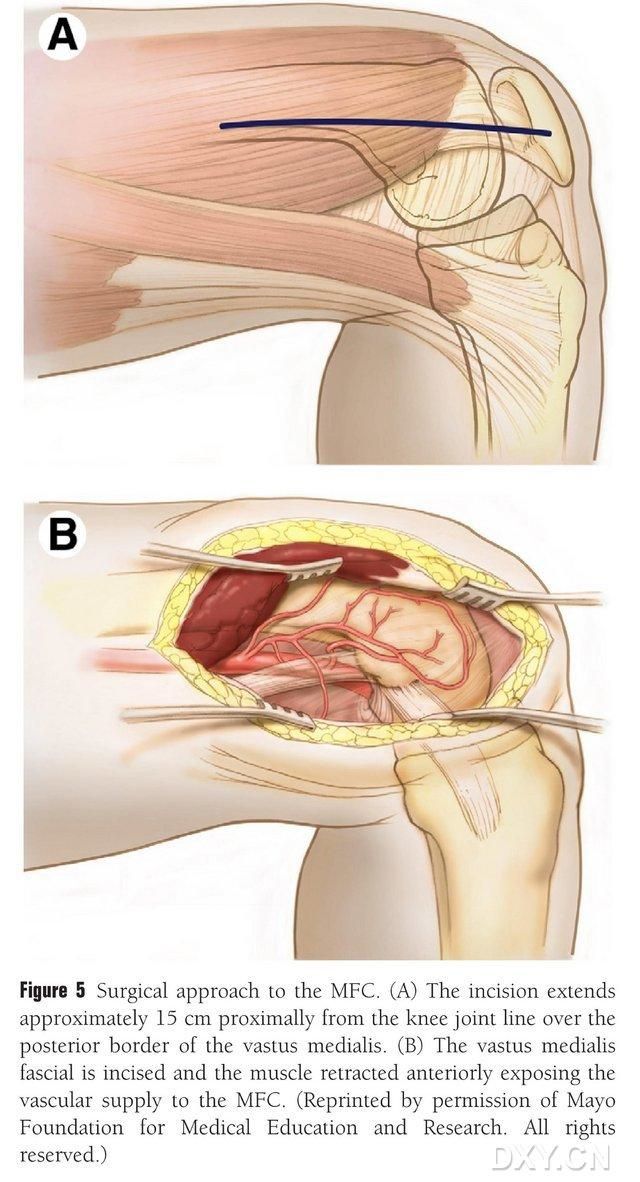
Figur 5. Kirurgisk adgang til MFC: (A) Et 15-20 cm langt snit laves proksimalt langs den bageste kant af den mediale femurmuskel fra knæledslinjen. (B) Musklen trækkes tilbage anteriort for at blotlægge MFC-blodforsyningen.
Forberedelse af os naviculare
Den naviculare DISI-deformitet skal korrigeres, og området af det osteokondrale knogletransplantat skal forberedes før implantation ved at bøje håndleddet under fluoroskopi for at genoprette en normal radial lunatvinkel (Figur 6). En Kirschner-stift på 0,0625 fod (ca. 1,5 mm) bores perkutant fra dorsal til metakarpal led for at fiksere det radiale lunatled, og det naviculare malunion-gab eksponeres, når håndleddet rettes ud. Frakturrummet blev renset for blødt væv og yderligere støttet åbent med en pladespreder. En lille frem- og tilbagegående sav bruges til at flade knoglen ud og sikre, at implantatklappen ligner mere en rektangulær struktur end en kile, hvilket kræver, at det naviculare gab håndteres med et bredere gab på palmarsiden end på dorsalsiden. Efter åbning af gabet måles defekten i tre dimensioner for at bestemme omfanget af knogletransplantatet, som normalt er 10-12 mm langt på alle sider af transplantatet.
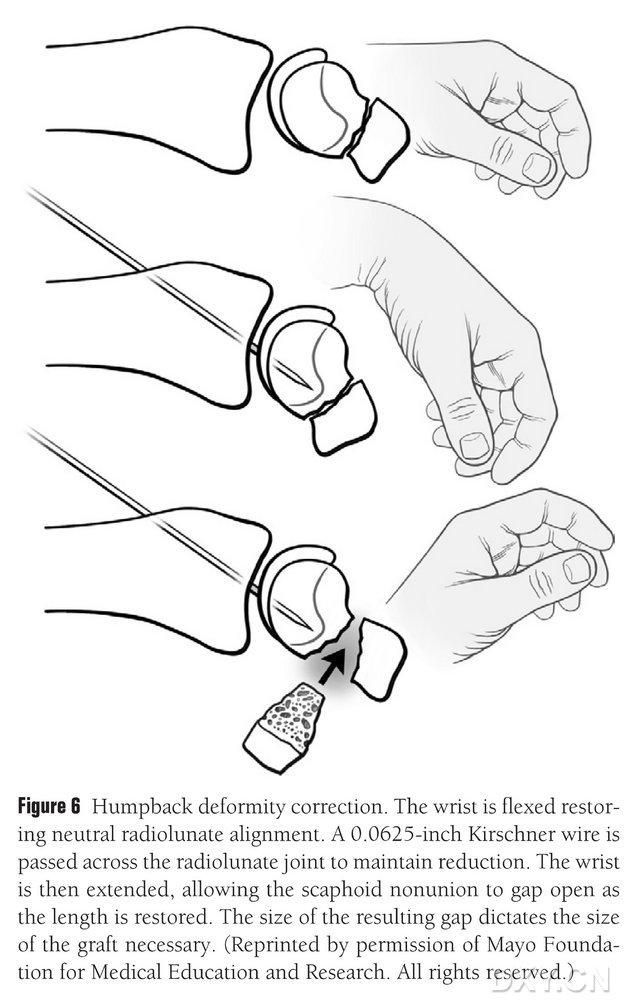
Figur 6. Korrektion af den bøjede rygdeformitet af naviculare med fluoroskopisk fleksion af håndleddet for at genoprette normal radial-lunar justering. En 0,0625 fod (ca. 1,5 mm) Kirschner-stift bores perkutant fra dorsal til metakarpal led for at fiksere det radiale lunate led, hvilket blotlægger naviculare malunion-gabet og genopretter den normale højde af navicularebenet, når håndleddet er rettet ud. Gabets størrelse forudsiger størrelsen af den flap, der skal opfanges.
Osteotomi
Det vaskulariserede område af den mediale femorale kondyl vælges som område for knogleudtrækning, og området for knogleudtrækning markeres tilstrækkeligt. Pas på ikke at beskadige det mediale kollaterale ligament. Periosteum inciseres, og en rektangulær knogleklap af passende størrelse til den ønskede klap skæres med en bajonetsav, med en anden knogleblok skåret ved 45° langs den ene side for at sikre flappens integritet (fig. 7). 7). Der skal udvises forsigtighed for ikke at adskille periosteum, kortikale knogler og spongiøs knogle fra flappen. Underekstremitetens tourniquet skal frigøres for at observere blodgennemstrømningen gennem flappen, og den vaskulære pedikel skal frigøres proksimalt i mindst 6 cm for at muliggøre efterfølgende vaskulær anastomose. Om nødvendigt kan en lille mængde spongiøs knogle fortsættes i femorale kondyl. Femoralkondylærdefekten fyldes med en knogletransplantationserstatning, og incisionen drænes og lukkes lag for lag.
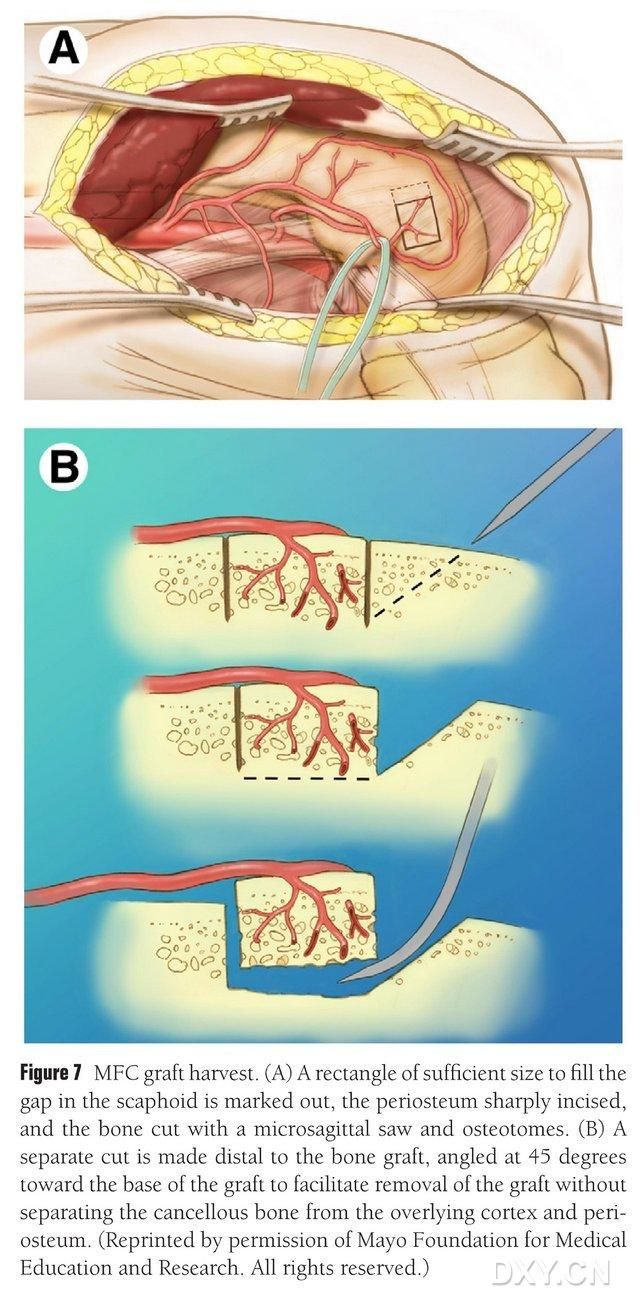
Figur 7. Fjernelse af MFC-knoglelap. (A) Det osteotomiområde, der er tilstrækkeligt til at fylde navicularrummet, markeres, periosteum inciseres, og en rektangulær knoglelap af passende størrelse til den ønskede klap skæres med en bajonetsav. (B) Et andet stykke knogle skæres langs den ene side i en vinkel på 45° for at sikre lappens integritet.
Flapimplantation og fiksering
Knogleklappen trimmes til den passende form, idet der sikres omhu med ikke at komprimere den vaskulære pedikel eller afrive periosteum. Klappen implanteres forsigtigt i området med naviculare knogledefekten, idet perkussion undgås, og fastgøres med hule naviculare skruer. Der blev udvist omhu for at sikre, at den palmare margin af den implanterede knogleblok flugter med den palmare margin af naviculare knogle, eller at den var let trykket ned for at undgå impingement. Fluoroskopi blev udført for at bekræfte naviculare knoglemorfologi, kraftlinje og skruens position. Anastomér arteria vascular flap til arteria radialis ende mod side og den venøse spids til arteria radialis ledsagevene ende mod ende (Figur 8). Ledkapslen repareres, men den vaskulære pedikel undgås.
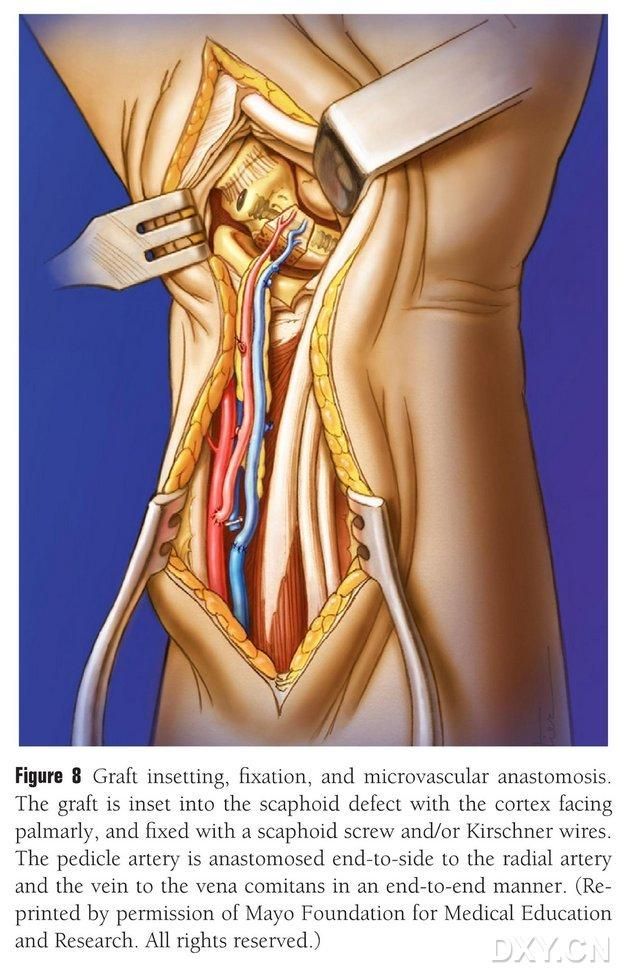
Figur 8. Implantation, fiksering og vaskulær anastomose af knogleflap. Knogleflappen implanteres forsigtigt i området med naviculare-knogledefekten og fikseres med hule naviculare-skruer eller Kirschner-stifter. Der udvises omhu for, at den implanterede knoglebloks metakarpale kant flugter med naviculare-knoglens metakarpale kant eller er let nedtrykt for at undgå impingement. Anastomose af arteria vascular flap til arteria radialis blev udført ende mod ende, og venespidsen til arteria radialis ledsagevene blev udført ende mod ende.
Postoperativ rehabilitering
Oral aspirin 325 mg dagligt (i 1 måned). Postoperativ vægtbæring af det berørte lem er tilladt. Knæbremsning kan reducere patientens ubehag, afhængigt af patientens evne til at bevæge sig på det rette tidspunkt. Kontralateral støtte med en enkelt krykke kan reducere smerte, men langvarig støtte med krykker er ikke nødvendig. Stingene blev fjernet 2 uger efter operationen, og Münster- eller langarm-tommelfinger-gipsen blev holdt på plads i 3 uger. Derefter anvendes den korte arm-tommelfinger-gips, indtil bruddet heler. Røntgenbilleder tages med 3-6 ugers intervaller, og frakturheling bekræftes ved CT-scanning. Bagefter bør aktive og passive fleksions- og ekstensionsaktiviteter påbegyndes gradvist, og intensiteten og hyppigheden af træningen bør øges gradvist.
Væsentlige komplikationer
De væsentligste komplikationer i knæleddet omfatter knæsmerter eller nerveskade. Knæsmerter forekom hovedsageligt inden for 6 uger efter operationen, og der blev ikke fundet følesvigt eller smertefuldt neurom på grund af saphena-nerveskade. De væsentligste håndledskomplikationer omfattede refraktær knoglemangel, smerter, ledstivhed, svaghed, progressiv slidgigt i det radiale håndled eller interkarpale knogler, og risikoen for periosteal heterotop ossifikation er også blevet rapporteret.
Gratis vaskulariseret knogletransplantation af medial femoralkondyl til nonunions af scaphoid med proximal polavaskulær nekrose og karpalkollaps
Opslagstidspunkt: 28. maj 2024










